Plateau obstétrico pédiatrique
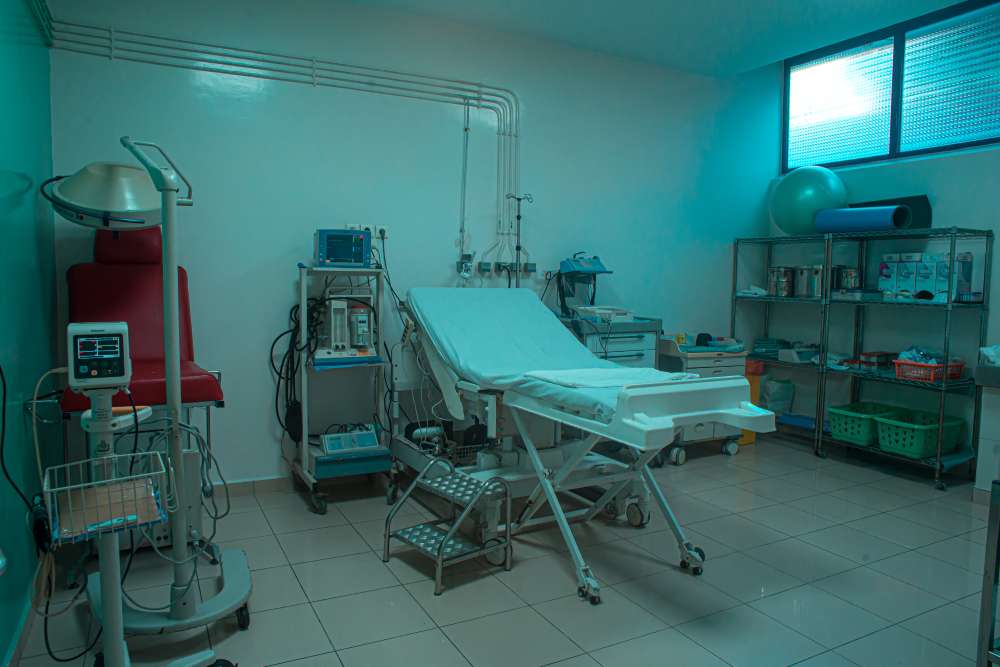
Salle de prétravail
L’accouchement est souvent précédé d’une période de contractions utérines plus ou moins longue appelée pré travail.
C’est dans cet esprit que la clinique la Capitale met trois chambres de pré travail à la disposition de chaque future maman .
Ainsi la patiente pourra bénéficier d’une double surveillance (clinique par la sage femme et cardiotocographique par monitoring foetal).
En cas de douleurs intenses le médecin anesthésiste en collaboration avec l’obstétricien traitant pourra instaurer un traitement antalgique en attente d’une éventuelle analgésie péridurale si désirée.
Une fois la dilatation du col utérin suffisante ,la patiente est transférée à la salle d’accouchement attenante.
Salles d’accouchement
La clinique la Capitale met à la disposition des parturientes deux vastes salles d’accouchement indépandantes et complètement équipées:
- Lit d’accouchement à commandes électriques pour un confort accru.
- Cardiotocographe pour monitorage des contractions utérines et du rythme cardiaque foetal
- Système de climatisaton chauffage automatique.
- Materiel complet pour réalisation d’anesthésie péridurale et ou générale selon les besoins.
- Possibilité de réalisation d’examen biologiques 24 heures sur 24.
- Communication directe avec la salle de réception du nouveau né
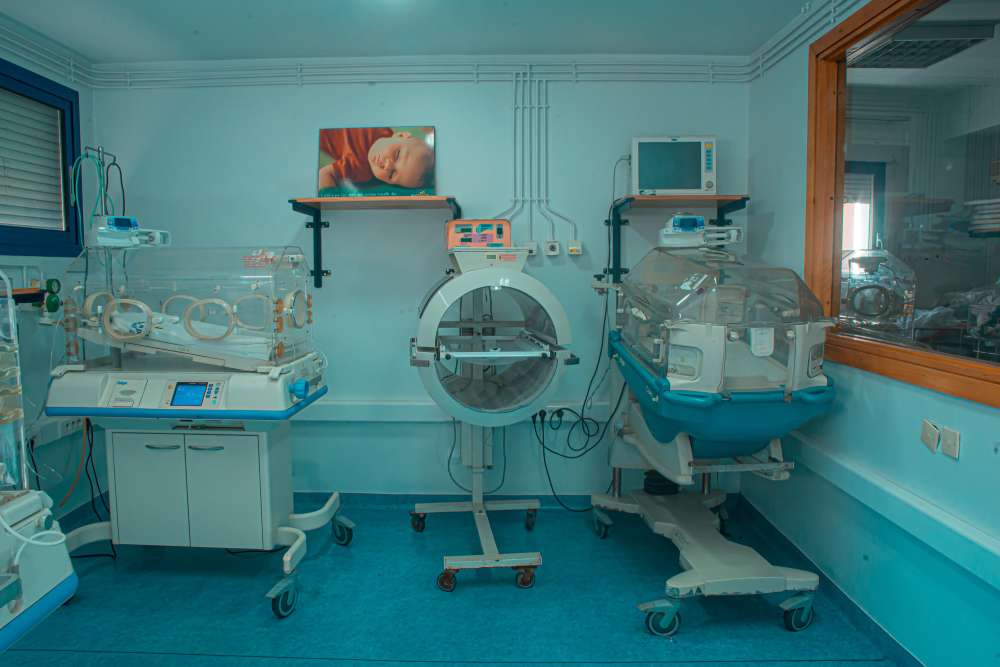
Salle de néonatalité
La clinique la capitale à l’instar de toute structure obstétricale de pointe met à la disposition des patientes et de l’obstétricien traitant une salle de néonatalité attenante aux deux salles d’accouchement.
Cette salle complètement équipée permet la réception du bébé dans les meilleures conditions de confort et de sécurité.
En cas de besoin le néonatologue dispose de l’ensemble des équipements pour une réanimation rapide ,efficace et sûre.

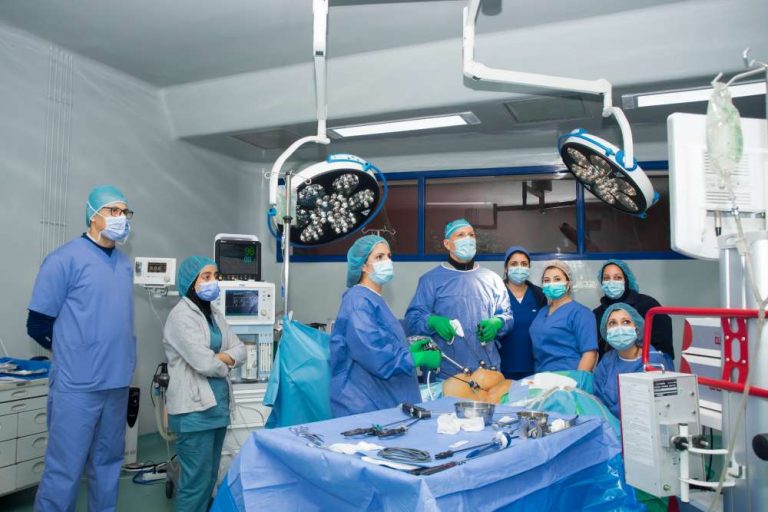
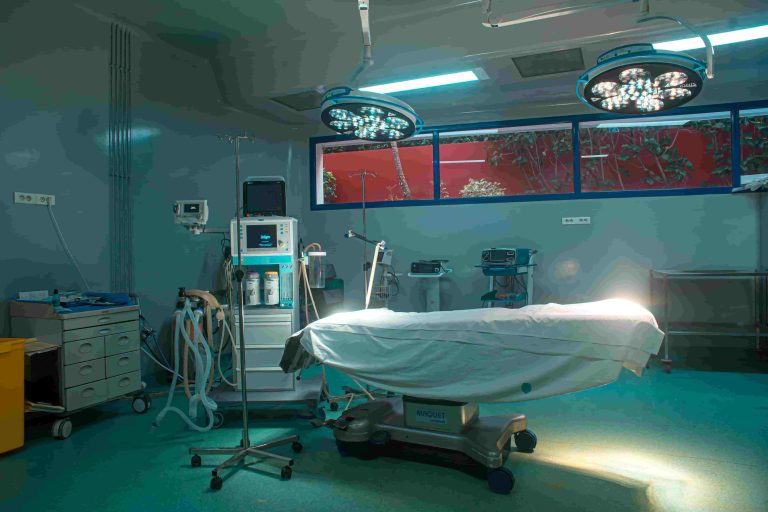
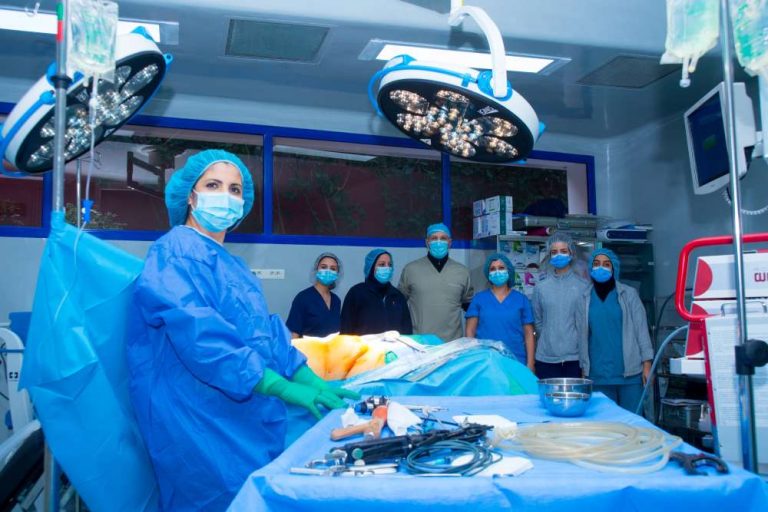
Plateau chirurgical
Blocs opératoires
Pavillon d’anesthésie
La prise en charge anesthésiologique du malade est réalisée par deux médecins anesthésistes présents en permanence à la clinique.
Sauf urgence ,les malades sont vus en consultation préanésthésique et font l’objet en plus du dossier médical d’un dossier préanesthésique.En cas de besoin l’avis d’autres confrères (endocrinologues , cardiologues ,radiologues) peut être requis.Le malade est généralement pris en charge le jour de son intervention par le médecin anesthésiste qui a réalisé le contrôle préopératoire.Une fois le protocole anesthésique mis en place ,le patient est en permanence surveillé par un appareillage électronique avec de multiples alarmes ainsi que par un infirmier anesthésiste à son chevet.
Le médecin anesthésiste est en permanence présent au bloc opératoire tant qu’il existe une activité chirurgicale.Une garde résidentielle permanente est assurée 24 heures sur 24 par un médecin anesthésiste réanimateur qui s’occupe en plus du pavillon de réanimation adulte.

Centre d’hépato gastro entéro proctologie

La clinique La Capitale offre un centre de consultation spécialisé pour le dépistage ,le diagnostic et le traitement des affections de l’appareil digestif.
Deux médecins spécialistes en gastro entérologie offrent des prestations médicales de pointe . Grâce à une colonne de vidéo endoscopie sont couramment réalisées;
- La fibroscopie oeso gastro duodénale (exploration endoscopique de l’oesophage ,de l’estomac et du duodénum)
- La colonoscopie (exploration endoscopique du gros intestin ).
- L‘anuscopie,la rectosigmoidoscopie (exploration endoscopique de la région anale et du colon sigmoide)
- Toutes ces explorations endoscopiques digestives peuvent être complétées par des prélèvements biopsiques ou l’exérèse complète de polypes si nécessaire.
Un appareil d’echographie exclusivement affecté à ce centre est équipé pour les gestes de gastro entérologie interventionnelle tels que
- ponction vidange d’abcès du foie ou de la rate ,
- alcoolisation de tumeur hépatiques ,etc ..
ponction vidange d’abcès du foie ou de la rate ,
- alcoolisation de tumeur hépatiques ,etc ..
Les médecins anesthésistes présents au centre au cours de ces explorations réalisent des anesthésies de coute durée pour un confort et une sécurité optimales des patients .
En fonction de l’importance du geste cetains actes seront réalisés au niveau du blos opératoire dont;
- La Sclérose et ligature des varices oesophagiennes,
- La dilatation des sténoses peptiques au ballonnet ou aux bougies,
- La dilatation pneumatique d’achalasie,
- La pose de prothèse oesophagienne ou antérale,,
- Le cathétérisme rétrograde de papille,
- La sphinctérotomie,
- La pose de prothèse biliaire,
- La gastrostomie percutanée perendoscopique.
- La proctologie chirurgicale
Service de Procreation Medicalement assistée


Le docteur S. Slimani (biologiste référent en Procréation Médicalement Assistée) , pratique couramment au sein de son laboratoire de Fécondation In Vitro à la clinique la Capitale l’ensemble des procédures d’assistance médicale à la procréation;
 L’IAC (insémination artificielle avec sperme du conjoint)
L’IAC (insémination artificielle avec sperme du conjoint)
Cette technique est employée lorsque, pour une raison quelconque, les spermatozoïdes ne parviennent pas à atteindre l’ovocyte à féconder.
Après la préparation du sperme au laboratoire, le gynécologue le déposera dans l’utérus. Cette intervention faite par les voies naturelles est indolore. Les chances de grossesse sont de l’ordre de 10 à 15% par insémination. LA FIV (Fécondation In Vitro)
LA FIV (Fécondation In Vitro)
C’est la technique la plus connue et la plus utilisée.
Elle consiste, le jour j0, à mettre en présence les spermatozoïdes et les ovocytes pour obtenir une fécondation à j1 puis un embryon à j2 ou j3. Ces étapes biologiques font l’objet d’un suivi au laboratoire. Les embryons obtenus seront transférés dans l’utérus.
Les chances de grossesse sont de l’ordre de 25% par ponction. L’ICSI (Intra Cytoplasmic Sperm Injection)
L’ICSI (Intra Cytoplasmic Sperm Injection)
Cette technique est particulièrement préconisée dans l’infertilité d’origine masculine ou après un échec en F.I.V.Elle consiste à injecter un seul spermatozoïde directement dans l’ovocyte.
Les chances de grossesse sont de l’ordre de 25% par ponction.
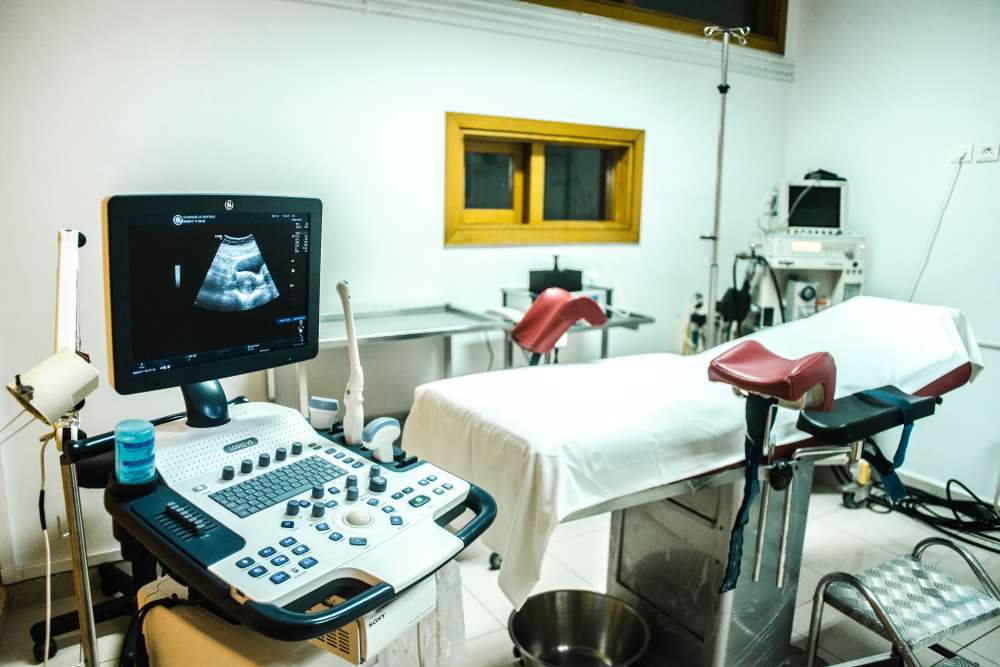
La ponction ovocytaire.
La ponction ovocytaire réalisée au niveau d’une salle spécialement équipée à cet escient (salle de ponction ) consiste à aller prélever des ovocytes qui ont grandi au niveau des ovaires sous l’effet d’une stimulation hormonale réalisée auparavant
Elle est faite à un moment bien planifié; exactement 34 à 36 heures après l’injection d’une hormone qui assurera le déclenchement de l’ovulation.
Il est souvent conseillé de rester à jeûn pour cette ponction, même si elle peut être réalisée sous anesthésie locale, au cas où une anesthésie générale soit finalement nécessaire pour une raison ou une autre.
la ponction se fait par voie transvaginale et sous contrôle échographique
Un spéculum est mis en place, au travers duquel le gynécologue pourra introduire la sonde d’échographie, ainsi que la fine aiguille de ponction et de recueil des ovocytes.
L’aiguille est passée au travers du fond du vagin et dirigée vers les ovaires grâce à l’échographie. Là va commencer la ponction de chaque follicule vu à l’échographie. Le gynécologue vide le contenu de celui-ci, le recueille dans une petite éprouvette et le biologiste examinera rapidement ce liquide pour savoir s’il contient un ovocyte.
La durée de ce prélèvement va dépendre du nombre de follicules présents dans les ovaires (15 à 30 minutes en moyenne).
A la fin de la procédure, on connaîtra le nombre exact d’ovocytes prélevés .
Des échecs de ponction restent possibles, mais sont assez rares.
Le transfert embryonnaire.
Le transfert des embryons est un acte totalement indolore et rapide
Le transfert se fait sous contrôle échographique externe.Le gynécologue pose alors un spéculum et nettoie le col de l’utérus. A l’aide de la sonde échographique posée sur votre ventre, il repère l’utérus.
Le(s) embryon(s) sont transportés en suspension dans une goutte de leur milieu de culture, dans un cathéter, un tube tout fin à usage unique.
Le gynécologue va alors passer ce tube au travers du col de l’utérus, de manière à ce que l’extrémité débouche dans la cavité utérine.
De l’autre côté du cathéter, il y a un piston. Il suffit alors au médecin de pousser dessus afin d’expulser dans l’utérus la goutte qui contient l(es) embryon(s).
Le gynécologue retire le cathéter.Le biologiste vérifie alors le cathéter au microscope pour s’assurer que les embryons ne sont pas restés collés à la paroi.
Salle de prélèvement du sperme.
Le but de la préparation du sperme est de séparer les spermatozoïdes du liquide séminal et de sélectionner la population de spermatozoïdes mobiles de l’éjaculat.
La technique la plus simple pour recueillir le sperme est celle de la masturbation.
Le recueil se fait dans une pièce isolée au sein du laboratoire ( Salle de prélèvement du sperme)Dans les cas d’azoospermie obstructive (obstacle à l’éjaculation du sperme), le sperme peut être recueilli au sein des testicules ou des épididymes par voie chirurgicale ou par ponction. Il sera alors congelé en vue d’une FIV ultérieure.
L’éjaculat est alors recueilli dans un pot stérile qui doit être maintenu à 37°c le temps de la liquéfaction (30 à 45 minutes).
Ensuite, il faudra isoler les spermatozoïdes du liquide séminal dans lequel ils baignent.
En effet, ce liquide, riche en bactéries et protéines, peut être à l’origine d’infections ou de réactions allergiques s’il est introduit dans la cavité intra-utérine lors des inséminations, et réduit, en FIV, la capacité de reconnaissance entre le spermatozoïde et l’ovocyte.L’analyse du spermogramme sera réalisée avant et après cette préparation.
Le docteur S. Slimani (biologiste référent en Procréation Médicalement Assistée) , pratique couramment au sein de son laboratoire de Fécondation In Vitro à la clinique la Capitale l’ensemble des procédures de culture ,de conservation embryonnaire et de sperme
 La culture embryonnaire
La culture embryonnaire
Dès j2 ou j3, il est possible d’envisager le transfert. Toutefois, dans certains cas le biologiste (en liaison avec le gynécologue) propose de différer le transfert jusqu’à j5 ou j6. Ce délai permet de choisir les embryons ayant le plus grand potentiel d’implantation dans l’utérus. Pendant cette période de culture embryonnaire de 4 jours, les embryons sont donc en phase d’évolution jusqu’au stade de blastocystes. La congélation, la conservation des embryons.
La congélation, la conservation des embryons.
Que deviennent les embryons surnuméraires ?
Les techniques actuelles permettent de congeler les embryons et de les conserver au laboratoire dans l’azote liquide à -196°C. Cette congélation et cette conservation ne peuvent s’effectuer qu’avec l’accord écrit du couple. Ces embryons pourront être éventuellement utilisés ultérieurement, en cas d’échec de la tentative en cours, ou dans le cadre d’une nouvelle grossesse. Ils seront « décongelés et observés au laboratoire afin de s’assurer de leur reprise de vitalité et pourront alors être transférés dans l’utérus. La conservation du sperme
La conservation du sperme
Quand il y a altération des paramètres spermatiques, ou pour des raisons médicales,on peut être amené à proposer une congélation des spermatozoïdes.
